บริการ
ข้อมูลสุขภาพ
เกี่ยวกับเรา
ติดต่อเรา

Visited +522 Times
มะเร็งเต้านม ภัยเงียบที่ต้องระวัง
• มะเร็งเต้านมเกิดเนื่องการแบ่งตัวผิดปกติของเซลล์ท่อน้ำนมหรือต่อมน้ำนมทำให้เกิดเป็นก้อนเนื้องอก โดยหากไม่ได้รับการรักษา มะเร็งจะโตขึ้นและกระจายไปที่ต่อมน้ำเหลืองบริเวณรักแร้ ก่อนที่จะกระจายไปอวัยวะอื่นๆ เช่น ปอด ตับ สมอง กระดูก จนเป็นสาเหตุให้ผู้ป่วยเสียชีวิต สำหรับประเทศไทยนั้นข้อมูลจาก Globocan ปี 2020 มะเร็งเต้านมเป็นมะเร็งที่พบบ่อยมากที่สุดในเพศหญิง (22.8%) ตามมาด้วยมะเร็งลำไส้ (10.7%) และมะเร็งปากมดลูก (9.4%) ตามลำดับ ปัจจัยเสี่ยง • เพศหญิง (มีโอกาสพบในเพศชายเพียง 1% ของมะเร็งเต้านมทั้งหมด) • อายุที่มากขึ้น (เริ่มพบได้บ่อยตั้งแต่อายุ 40-50 ปี) • ผู้หญิงวัยหมดประจำเดือนที่กินยาฮอร์โมนทดแทน • การมีประวัติญาติสายตรงเป็นมะเร็งเต้านมหรือมะเร็งรังไข่ เนื่องจากอาจสัมพันธ์กับมะเร็งเต้านมชนิดที่ถ่ายทอดทางพันธุกรรม ซึ่งพบได้ อาการของมะเร็งเต้านม • คลำพบก้อนที่เต้านม (90%) • ความผิดปกติของหัวนม ได้แก่ มีการดึงรั้งจนหัวนมบุ๋มลง มีน้ำเหลือง/เลือดออกทางหัวนม • คลำพบต่อมน้ำเหลืองใต้รักแร้ (5-10%) ดังนั้นหากคลำพบก้อนที่เต้านมหรือรักแร้ แม้ว่าจะไม่มีอาการปวด ควรรีบไปพบแพทย์เพื่อรีบวินิจฉัยสาเหตุ ระยะของโรคมะเร็งเต้านม • ระยะที่ 1: ก้อนมะเร็งเต้านมขนาดไม่เกิน 2 cm และยังไม่มีการกระจายไปยังต่อมน้ำเหลืองที่รักแร้ • ระยะที่ 2: ก้อนมะเร็งเต้านม 2-5 cm หรือมีการกระจายไปยังต่อมน้ำเหลืองที่รักแร้ • ระยะที่ 3: ก้อนมะเร็งที่ลุกลามมาถึงผนังหน้าอก หรือมีการแตกเป็นแผล หรือมีการกระจายไปยังต่อมน้ำเหลืองที่รักแร้ขนาดใหญ่ • ระยะที่ 4: มีการกระจายของมะเร็งออกไปนอกเต้านมและต่อมน้ำเหลืองบริเวณใกล้เคียงแล้ว ได้แก่ การกระจายไป ปอด ตับ สมอง กระดูก การตรวจคัดกรองมะเร็งเต้านม เนื่องจากมะเร็งเต้านมเป็นมะเร็งที่พบได้บ่อยในเพศหญิง และเป็นหนึ่งในมะเร็งไม่กี่ชนิดที่สามารถตรวจคลำได้ด้วยมือจากภายนอก ข้อมูลในปัจจุบันพบว่าการตรวจพบมะเร็งเต้านมตั้งแต่ระยะต้นสามารถเพิ่มโอกาสในการรักษาหายขาดได้ กล่าวคือหากได้รับการรักษาที่เหมาะสม โอกาสรอดชีวิตที่ 5 ปีของมะเร็งเต้านมระยะที่ 1 และ 2 สูงถึง 98% และ 88% ตามลำดับ ตามแนวทางของสถาบันมะเร็งแห่งชาติแนะนำให้ตรวจคัดกรองมะเร็งเต้านม ดังนี้ 1. การตรวจเต้านมด้วยตัวเอง: ควรคลำเต้านมทุกเดือนตั้งแต่อายุ 20 ปีขึ้นไป ช่วงเวลาที่เหมาะสมคือ หลังหมดประจำเดือน 2-3 วัน เนื่องจากจะคัดเต้านมน้อย 2. การตรวจเต้านมโดยแพทย์: แนะนำให้ตรวจปีละ 1 ครั้งในผู้ป่วยที่อายุ 40 ปีขึ้นไป 3. การถ่ายภาพเอ็กเรย์เต้านม (Mammography) เป็นการตรวจที่มีความไวมากกว่าการคลำ สามารถตรวจพบก้อนมะเร็งขนาดเล็กๆได้ อาจทำร่วมกับการตรวจอัลตร้าซาวด์ (ultrasonography) ในคนไข้ที่เนื้อเต้านมค่อนข้างแน่น แนะนำให้เริ่มตรวจตั้งแต่อายุ 40 ปี โดยตรวจต่อเนื่องทุก 1-2 ปี หรือถี่กว่านั้นหากตรวจพบความผิดปกติ หมายเหตุ ผู้ป่วยกลุ่มเสี่ยงมะเร็งเต้านม เช่น มีประวัติญาติสายตรงเป็นมะเร็งเต้านมหรือมะเร็งรังไข่ที่อายุน้อยกว่า 40 ปี ควรได้รับการตรวจคัดกรองมะเร็งเร็วขึ้น คือควรตรวจตั้งแต่อายุที่ญาติเป็นมะเร็งลบด้วย 5-10 ปี โดยเมื่อตรวจพบความผิดปกติจากการตรวจคัดกรอง แพทย์จะแนะนำให้ทำการตรวจชิ้นเนื้อเต้านมหรือต่อมน้ำเหลือง โดยใช้เข็มเจาะตัดเนื้อเยื่อ (core needle biopsy) หรือใช้เข็มเจาะดูดเซลล์ (Fine needle aspiration) เพื่อนำตัวอย่างเนื้อเยื่อหรือเซลล์ไปตรวจทางห้องปฏิบัติการเพิ่มเติมเพื่อหาชนิดของมะเร็งเต้านม ชนิดของมะเร็งเต้านม สามารถแบ่งมะเร็งเต้านมได้โดยใช้หลายเกณฑ์ เช่น ตามลักษณะทางพยาธิวิทยา หรือตามการแสดงออกของตัวรับที่ผิวของเซลล์มะเร็ง ซึ่งมีผลต่อการเลือกใช้ยารักษาที่แตกต่างกัน ในที่นี้จะกล่าวถึงการแบ่งชนิดตามเกณฑ์ของตัวรับที่ผิวเซลล์เป็นหลัก 1. ชนิดที่มีการสร้างตัวรับฮอร์โมนเอสโตรเจน: มักพบในผู้ป่วยสูงอายุ การตรวจพบตัวรับชนิดนี้ ทำให้การรักษาด้วยยาต้านฮอร์โมนเอสโตรเจนช่วยเพิ่มโอกาสการรอดชีวิตได้ 2. ชนิดที่มีการสร้างตัวรับเฮอร์ทู (HER-2): สัมพันธ์กับมะเร็งที่ลุกลามไว การรักษาด้วยยามุ่งเป้าชนิดต้าน HER-2 สามารถเพิ่มอัตราการรอดชีวิตได้ 3. ชนิดที่ไม่มีการสร้างตัวรับใดๆ: การรักษาหลักยังเป็นการใช้ยาเคมีบำบัด การรักษามะเร็งเต้านม • การผ่าตัด แบ่งออกเป็น • การผ่าตัดเต้านมทั้งข้าง (Mastectomy) • การผ่าตัดเฉพาะก้อนมะเร็ง (Lumpectomy) ในผู้ป่วยมะเร็งระยะต้น • การผ่าตัดเต้านมหร้อมกับการสร้างเต้านมใหม่ • การฉายแสง • การรักษาด้วยยา ได้แก่ • ยาเคมีบำบัด • ยามุ่งเป้า • ยาต้านฮอร์โมน • ยาภูมิคุ้มกันบำบัด โดยแพทย์อาจใช้การรักษาอย่างใดอย่างหนึ่งหรือใช้การรักษาหลายๆอย่างร่วมกัน ขึ้นอยู่กับชนิดและระยะของโรค อายุและความแข็งแรงของผู้ป่วย เป็นต้น ปรึกษาเพิ่มเติม แผนกรังสีวินิจฉัย โทร 032-328-521 - 5 ต่อ 145 แผนกศัลยกรรม โทร 032-325-521 - 5 ต่อ 163 โรงพยาบาลมหาชัยพร้อมแพทย์ ราชบุรี
เจ้าหน้าที่จะติดต่อกลับท่าน ภายใน 48 ชั่วโมง
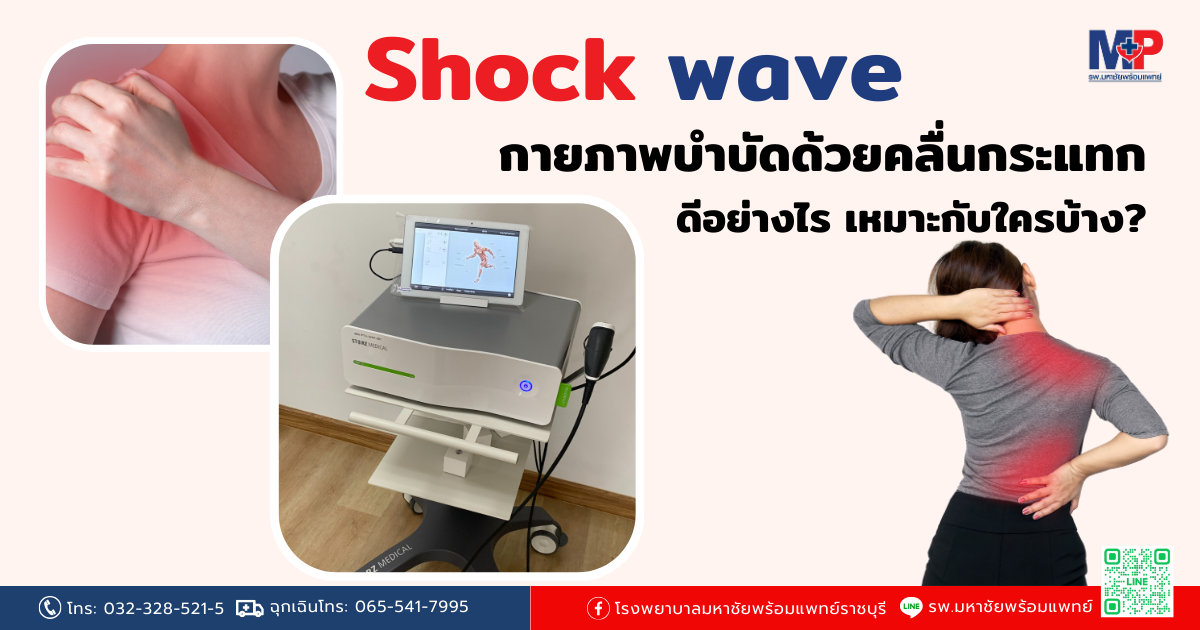
Shock wave กายภาพบำบัดด้วยคลื่นกระแทก
Shock wave กายภาพบำบัดด้วยคลื่นกระแทก ดีอย่างไร เหมาะกับใครบ้าง หลายคนคงประสบปัญหาอากาารปวดจากก้อนแข็งเกร็ง บริเวณต้นคอ บ่า ไหล่ และปวดส้นเท้าจากรองช้ำ ไปนวดแล้วก้อนแข็งนั้นก็ยังคงอยู่ ทำให้มีอาการปวดรบกวนอยู่เรื่อยๆ จากปัญหาก้อนกล้ามเนื้อนั้นเกิดจากการอักเสบเรื้อรังทำให้เกิดผังพืดที่หนาตัวขึ้น การรักษากายภาพบำบัดมีเครื่องมือที่มีประสิทธิภาพสูงในการรักษาอาการเรื้อรังนี้ คือคลื่นกระแทก (Shock wave therapy) กายภาพบำบัดด้วยคลื่นกระแทก (Shock wave) เป็นการรักษาที่กระทำได้โดยแพทย์หรือนักกายภาพบำบัดเท่านั้น สามารถใช้เครื่อมือนี้ช่วยในการรักษากลุ่มอาการออฟฟิคซินโดรม และอาการปวดเรื้อรังต่างๆ ได้เป็นอย่างดี การรักษาด้วย เครื่องช็อคเวฟ หรือคลื่นกระแทก (Shock wave) คืออะไร หลักการทำงานของเครื่องช็อคเวฟคือ คลื่นกระแทกเกิดจากแรงอัดอากาศปริมาณสูง โดยคลื่นจะเคลื่อนตัวด้วยความเร็วเหนือเสียงทำให้เกิดพลังกดอัดที่มีลักษณะเฉพาะ เข้าไปในบริเวณที่มีก้อนกล้ามเนื้อและผังพืดที่แข็งเกร็ง กระตุ้นให้กล้ามเนื้อและผังพืดเกิดการบาดเจ็บใหม่ (Re-injury) ในบริเวณนั้น ทำให้เซลล์กล้ามเนื้อและสารอาหารที่จำเป็นกับร่างกายเกิดกระบวนการซ่อมสร้างเนื้อเยื่อใหม่(Re-healing)ที่ทำให้เกิดการเปลี่ยนแปลงระบบเซลล์จึงส่งผลทำให้ช่วยลดปวดได้ โดยการลดปริมาณสารสื่อประสาทที่ส่งสัญญาณปวดและกระตุ้นให้หลั่งสารลดปวดเร็วขึ้น จึงทำให้เห็นผลได้ทันทีหลังการรักษา อาการที่ควรได้รับการรักษาด้วยเครื่อง Shock wave - เส้นเอ็นอักเสบ เช่น เอ็นข้อศอกอักเสบ(Tennis elbow), เอ็นหัวไหล่อักเสบ(Shoulder tendinitis) เอ็นร้อยหวายอักเสบ เอ็นฝ่าเท้าอักเสบหรือรองช้ำ(Plantar fasciitis), ปลอกหุ้มเส้นเอ็นข้อมืออักเสบ(De-Quervain’s) เส้นเอ็นหัวไหล่อักเสบจากหินปูนเกาะ(Tendon calcification) - กล้ามเนื้ออักเสบเรื้อรัง เช่น ปวดคอเรื้อรัง ปวดบ่าเรื้อรัง ปวดหลังเรื้อรัง ออฟฟิศซินโดรม(Office syndrome) อาการปวดกล้ามเนื้อและเยื่อพังผืด( Myofascial pain syndrome) - อื่นๆ ได้แก่ พังผืดกดทับเส้นประสาทข้อมือ(Carpal tunnel syndrome) ข้อเสื่อมอักเสบ (Osteoarthritis), นิ้วล็อค(Trigger finger) ข้อไหล่ติดจากเยื่อหุ้มข้ออักเสบ(Capsulitis) ข้อดี จุดเด่น ของการรักษาด้วยคลื่นกระแทก Shock wave Shock wave จะส่งพลังงานผ่านชั้นผิวหนังลงไปถึงบริเวณเอ็นและกล้ามเนื้อได้ลึกประมาณ 3-4 เซนติเมตร เมื่อผ่านเข้าไปในเนื้อเยื่อส่งผลให้เกิดผลทางชีวภาพในเนื้อเยื่อ (Biological effects) ได้แก่ - กระตุ้นให้เกิดการสร้างหลอดเลือดใหม่ - กระตุ้นการซ่อมแซมเซลล์เนื้อเยื่อของกล้ามเนื้อและเส้นเอ็น - กระตุ้นการสร้างคอลลาเจน และยับยั้งกระบวนการอักเสบ ส่งผลให้ลดอาการปวดกล้ามเนื้อ และจุดกดเจ็บเกิดการผ่อนคลาย - กระตุ้นการไหลเวียนเลือด - ช่วยสลายหินปูนในเส้นเอ็น - เพิ่มและเร่งกระบวนการซ่อมแซมของกล้ามเนื้อและเส้นเอ็น โดยเกิดการกระตุ้นการอักเสบใหม่ในผู้ป่วยที่มีภาวะปวดเรื้อรัง ข้อห้าม ข้อควรระวังในการกายภาพด้วย Shock wave 1. ผู้ที่สงสัยว่ามีการตั้งครรภ์ 2. ไม่ควรใช้ในเด็ก 3. ผู้ที่มีปัญหาเกี่ยวกับโรคผิวหนัง 4. ผู้ป่วยที่ผิวหนังมีบาดแผล 5. ห้ามทำในผู้ป่วยที่ใส่ peacemaker 6. ห้ามใช้ในบริเวณที่มีเส้นเลือดขอดหรือเส้นเลือดอุดตัน 7. ผู้ที่มีภาวะลิ่มเลือดอุดตัน 8. ผู้ที่มีภาวะเลื่อดแข็งตัวช้า 9. ห้ามใช้ในผู้ป่วยที่มีการติดเชื้อที่ผวหนัง 10. ห้ามทำบริเวณช่องท้องหรือทรวงอก ข้อควรระวัง - ไม่ควรใช้บริเวณกล้ามเนื้อที่เป็นตำแหน่งของปอด - หลีกเลี่ยงบริเวณกล้าเนื้อ คอ หลังใบหู ผลข้างเคียง ขณะที่ทำการรักษาจะมีอาการเจ็บ ตรงตำแหน่งที่มีการอักเสบ หรือ บาดเจ็บ เพื่อให้เกิดการรักษาตัวบริเวณนั้น แต่สามารถปรับพลังงานขณะยิงให้เหมาะสมได้ ให้อาการเจ็บอยู่ในระดับที่พอทนได้ หลังรักษาเสร็จอาจจะรู้สึก ล้า ระบม ได้ปกติหากระบมมากให้ประคบเย็นบริเวณนั้น 15-20 นาที ติดต่อกัน 1-2 วัน หลังจากนั้นอาการปวดจะลดลงและได้เซลล์กล้ามเนื้อใหม่ที่สมบูรณ์ขึ้น ข้อสรุป การทำ Shock wave ช่วยรักษาอาการได้หลายอาการ และควรจะปรึกษานักกายภาพที่เชี่ยวชาญก่อนทำทุกครั้ง ใครกำลังจะเลือกทำกายภาพบําบัดรักษาออฟฟิศซินโดรม ปวดคอ บ่าไหล่ น้องสรีขอเป็นอีกหนึ่งตัวเลือกดีๆที่พร้อมช่วยดูแลรักษาคุณอย่างตรงจุด โดยนักกายภาพบำบัดผู้เชี่ยวชาญ เพื่อคืนอิสระให้ทุกความเคลื่อนไหว หากสนใจสามารถติดต่อสอบถามรายละเอียดอื่นๆเพิ่มเติมได้ที่ โรงพยาบาลมหาชัยพร้อมแพทย์ โทร: 032-328521 - 5

ภาวะเป็นหนุ่มสาวก่อนวัย
ภาวะเป็นหนุ่มสาวก่อนวัย คือ ภาวะที่เด็กมีการเปลี่ยนแปลงทางร่างกายจากวัยเด็กสู่วัยผู้ใหญ่เร็วกว่าปกติ มีผลทำให้ตัวสูงเร็วกว่าเพื่อนในช่วงแรกแต่จะหยุดสูงเร็วและเป็นผู้ใหญ่ตัวเตี้ยในที่สุด นอกจากนี้ยังมีผลทางจิตใจพฤติกรรมอารมณ์และเสี่ยงต่อการถูกล่วงละเมิดทางเพศ ภาวะนี้พบในเด็กหญิงมากว่าเด็กชาย 10 เท่า โดยเพศหญิง 90 % มักไม่มีสาเหตุแต่สัมพันธ์กับน้ำหนักตัวที่มาก ส่วนน้อยที่เกิดจากพยาธิสภาพในสมองหรือเนื้องอกรังไข่ ในเพศชายพบว่าส่วนใหญ่มีสาเหตุจากพยาธิสภาพในสมองหรือต่อมหมวกไตหรือเนื้องอกที่หลั่งฮอร์โมนเพศ และอีกสาเหตุคือการได้รับฮอร์โมนเพศปนเปื้อนจากสิ่งแวดล้อมทั้งในเด็กหญิงและเด็กชาย ลักษณะเบื้องต้นของเด็กที่มีภาวะเป็นหนุ่มสาวก่อนวัย • เด็กหญิง มีเต้านมขึ้นก่อนอายุ 8 ปี หรือมีประจำเดือนก่อนอายุ 9 ปีครึ่ง • เด็กชาย มีอัณฑะขนาดใหญ่ขึ้นก่อนอายุ 9 ปี • มีขนขึ้นบริเวณอวัยวะเพศ รักแร้ มีสิว มีกลิ่นตัว เพศชายมีเสียงแตกร่วมด้วย • มีส่วนสูงเพิ่มขึ้นอย่างรวดเร็ว ขั้นตอนการวินิจฉัย • เอ็กซเรย์ดูอายุของกระดูก • ตรวจเลือดวัดระดับฮอร์โมนในร่างกาย • การตรวจอัลตราซาวด์สำหรับเด็กหญิงเพื่อวัดขนาดและดูลักษณะมดลูกและรังไข่ • การตรวจคลื่นสนามแม่เหล็ก MRI เพื่อหาความผิดปกติในสมอง การรักษา • ถ้ามีสาเหตุ รักษาตามสาเหตุ • ถ้าไม่มีสาเหตุ แพทย์อาจพิจารณาให้การรักษาโดยใช้ยาฉีดยับยั้งการหลั่งฮอร์โมนเพศ เพื่อยับยั้งการเข้าสู่วัยรุ่น ชะลอความล้ำหน้าของอายุกระดูก เพื่อให้มีการเจริญเติบโตตามวัย ผู้ปกครองควรหมั่นสังเกตการเจริญเติบโต และความเปลี่ยนแปลงทางร่างกายของบุตรหลานอย่างใกล้ชิด หากพบความผิดปกติควรรีบพบกุมารแพทย์ เพื่อรับการตรวจรักษาและแก้ไขได้ทันท่วงที เพื่อให้บุตรหลานเติบโตได้อย่างปกติสุขเหมาะสมกับวัย ติดต่อสอบถามเพิ่มเติมได้ที่ โรงพยาบาลมหาชัยพร้อมแพทย์ ราชบุรี โทร : 032-328-521 - 5

มะเร็งเต้านม ภัยเงียบที่ต้องระวัง
• มะเร็งเต้านมเกิดเนื่องการแบ่งตัวผิดปกติของเซลล์ท่อน้ำนมหรือต่อมน้ำนมทำให้เกิดเป็นก้อนเนื้องอก โดยหากไม่ได้รับการรักษา มะเร็งจะโตขึ้นและกระจายไปที่ต่อมน้ำเหลืองบริเวณรักแร้ ก่อนที่จะกระจายไปอวัยวะอื่นๆ เช่น ปอด ตับ สมอง กระดูก จนเป็นสาเหตุให้ผู้ป่วยเสียชีวิต สำหรับประเทศไทยนั้นข้อมูลจาก Globocan ปี 2020 มะเร็งเต้านมเป็นมะเร็งที่พบบ่อยมากที่สุดในเพศหญิง (22.8%) ตามมาด้วยมะเร็งลำไส้ (10.7%) และมะเร็งปากมดลูก (9.4%) ตามลำดับ ปัจจัยเสี่ยง • เพศหญิง (มีโอกาสพบในเพศชายเพียง 1% ของมะเร็งเต้านมทั้งหมด) • อายุที่มากขึ้น (เริ่มพบได้บ่อยตั้งแต่อายุ 40-50 ปี) • ผู้หญิงวัยหมดประจำเดือนที่กินยาฮอร์โมนทดแทน • การมีประวัติญาติสายตรงเป็นมะเร็งเต้านมหรือมะเร็งรังไข่ เนื่องจากอาจสัมพันธ์กับมะเร็งเต้านมชนิดที่ถ่ายทอดทางพันธุกรรม ซึ่งพบได้ อาการของมะเร็งเต้านม • คลำพบก้อนที่เต้านม (90%) • ความผิดปกติของหัวนม ได้แก่ มีการดึงรั้งจนหัวนมบุ๋มลง มีน้ำเหลือง/เลือดออกทางหัวนม • คลำพบต่อมน้ำเหลืองใต้รักแร้ (5-10%) ดังนั้นหากคลำพบก้อนที่เต้านมหรือรักแร้ แม้ว่าจะไม่มีอาการปวด ควรรีบไปพบแพทย์เพื่อรีบวินิจฉัยสาเหตุ ระยะของโรคมะเร็งเต้านม • ระยะที่ 1: ก้อนมะเร็งเต้านมขนาดไม่เกิน 2 cm และยังไม่มีการกระจายไปยังต่อมน้ำเหลืองที่รักแร้ • ระยะที่ 2: ก้อนมะเร็งเต้านม 2-5 cm หรือมีการกระจายไปยังต่อมน้ำเหลืองที่รักแร้ • ระยะที่ 3: ก้อนมะเร็งที่ลุกลามมาถึงผนังหน้าอก หรือมีการแตกเป็นแผล หรือมีการกระจายไปยังต่อมน้ำเหลืองที่รักแร้ขนาดใหญ่ • ระยะที่ 4: มีการกระจายของมะเร็งออกไปนอกเต้านมและต่อมน้ำเหลืองบริเวณใกล้เคียงแล้ว ได้แก่ การกระจายไป ปอด ตับ สมอง กระดูก การตรวจคัดกรองมะเร็งเต้านม เนื่องจากมะเร็งเต้านมเป็นมะเร็งที่พบได้บ่อยในเพศหญิง และเป็นหนึ่งในมะเร็งไม่กี่ชนิดที่สามารถตรวจคลำได้ด้วยมือจากภายนอก ข้อมูลในปัจจุบันพบว่าการตรวจพบมะเร็งเต้านมตั้งแต่ระยะต้นสามารถเพิ่มโอกาสในการรักษาหายขาดได้ กล่าวคือหากได้รับการรักษาที่เหมาะสม โอกาสรอดชีวิตที่ 5 ปีของมะเร็งเต้านมระยะที่ 1 และ 2 สูงถึง 98% และ 88% ตามลำดับ ตามแนวทางของสถาบันมะเร็งแห่งชาติแนะนำให้ตรวจคัดกรองมะเร็งเต้านม ดังนี้ 1. การตรวจเต้านมด้วยตัวเอง: ควรคลำเต้านมทุกเดือนตั้งแต่อายุ 20 ปีขึ้นไป ช่วงเวลาที่เหมาะสมคือ หลังหมดประจำเดือน 2-3 วัน เนื่องจากจะคัดเต้านมน้อย 2. การตรวจเต้านมโดยแพทย์: แนะนำให้ตรวจปีละ 1 ครั้งในผู้ป่วยที่อายุ 40 ปีขึ้นไป 3. การถ่ายภาพเอ็กเรย์เต้านม (Mammography) เป็นการตรวจที่มีความไวมากกว่าการคลำ สามารถตรวจพบก้อนมะเร็งขนาดเล็กๆได้ อาจทำร่วมกับการตรวจอัลตร้าซาวด์ (ultrasonography) ในคนไข้ที่เนื้อเต้านมค่อนข้างแน่น แนะนำให้เริ่มตรวจตั้งแต่อายุ 40 ปี โดยตรวจต่อเนื่องทุก 1-2 ปี หรือถี่กว่านั้นหากตรวจพบความผิดปกติ หมายเหตุ ผู้ป่วยกลุ่มเสี่ยงมะเร็งเต้านม เช่น มีประวัติญาติสายตรงเป็นมะเร็งเต้านมหรือมะเร็งรังไข่ที่อายุน้อยกว่า 40 ปี ควรได้รับการตรวจคัดกรองมะเร็งเร็วขึ้น คือควรตรวจตั้งแต่อายุที่ญาติเป็นมะเร็งลบด้วย 5-10 ปี โดยเมื่อตรวจพบความผิดปกติจากการตรวจคัดกรอง แพทย์จะแนะนำให้ทำการตรวจชิ้นเนื้อเต้านมหรือต่อมน้ำเหลือง โดยใช้เข็มเจาะตัดเนื้อเยื่อ (core needle biopsy) หรือใช้เข็มเจาะดูดเซลล์ (Fine needle aspiration) เพื่อนำตัวอย่างเนื้อเยื่อหรือเซลล์ไปตรวจทางห้องปฏิบัติการเพิ่มเติมเพื่อหาชนิดของมะเร็งเต้านม ชนิดของมะเร็งเต้านม สามารถแบ่งมะเร็งเต้านมได้โดยใช้หลายเกณฑ์ เช่น ตามลักษณะทางพยาธิวิทยา หรือตามการแสดงออกของตัวรับที่ผิวของเซลล์มะเร็ง ซึ่งมีผลต่อการเลือกใช้ยารักษาที่แตกต่างกัน ในที่นี้จะกล่าวถึงการแบ่งชนิดตามเกณฑ์ของตัวรับที่ผิวเซลล์เป็นหลัก 1. ชนิดที่มีการสร้างตัวรับฮอร์โมนเอสโตรเจน: มักพบในผู้ป่วยสูงอายุ การตรวจพบตัวรับชนิดนี้ ทำให้การรักษาด้วยยาต้านฮอร์โมนเอสโตรเจนช่วยเพิ่มโอกาสการรอดชีวิตได้ 2. ชนิดที่มีการสร้างตัวรับเฮอร์ทู (HER-2): สัมพันธ์กับมะเร็งที่ลุกลามไว การรักษาด้วยยามุ่งเป้าชนิดต้าน HER-2 สามารถเพิ่มอัตราการรอดชีวิตได้ 3. ชนิดที่ไม่มีการสร้างตัวรับใดๆ: การรักษาหลักยังเป็นการใช้ยาเคมีบำบัด การรักษามะเร็งเต้านม • การผ่าตัด แบ่งออกเป็น • การผ่าตัดเต้านมทั้งข้าง (Mastectomy) • การผ่าตัดเฉพาะก้อนมะเร็ง (Lumpectomy) ในผู้ป่วยมะเร็งระยะต้น • การผ่าตัดเต้านมหร้อมกับการสร้างเต้านมใหม่ • การฉายแสง • การรักษาด้วยยา ได้แก่ • ยาเคมีบำบัด • ยามุ่งเป้า • ยาต้านฮอร์โมน • ยาภูมิคุ้มกันบำบัด โดยแพทย์อาจใช้การรักษาอย่างใดอย่างหนึ่งหรือใช้การรักษาหลายๆอย่างร่วมกัน ขึ้นอยู่กับชนิดและระยะของโรค อายุและความแข็งแรงของผู้ป่วย เป็นต้น ปรึกษาเพิ่มเติม แผนกรังสีวินิจฉัย โทร 032-328-521 - 5 ต่อ 145 แผนกศัลยกรรม โทร 032-325-521 - 5 ต่อ 163 โรงพยาบาลมหาชัยพร้อมแพทย์ ราชบุรี
ภาวะกรดยูริคในเลือดสูงและเกาต์
จากการศึกษาติดตามผู้ที่มีภาวะกรดยูริคในเลือดสูงเป็นเวลา 15 ปี พบว่าประมาณครึ่งหนึ่งมีอาการของเกาต์ในช่วงเวลาใดเวลาหนึ่ง ภาวะกรดยูริคในเลือดสูงเพียงอย่างเดียวจึงไม่ได้เท่ากับการวินิจฉัยว่าเป็นเกาต์ โดยทั่วไปภาวะกรดยูริคในเลือดสูงโดยไม่มีอาการมักไม่ต้องรับประทานยา แต่ควรหาสาเหตุและแก้ไขสาเหตุร่วมกับปรับเปลี่ยนพฤติกรรม ในกรณีที่มีข้อบ่งชี้ในการรับประทานยาเพื่อลดกรดยูริคในเลือด ยาที่มักจะใช้เป็นอันดับแรกคือ Allopurinol ซึ่งมีโอกาสแพ้ได้สูงในคนไทย (ประมาณ 1 ใน 7 คน) ในผู้ป่วยที่จำเป็นต้องรับประทานยาดังกล่าวแนะนำให้ตรวจหาการแพ้ยาก่อนเริ่มยา สามารถสอบถามและตรวจได้ที่โรงพยาบาลมหาชัยพร้อมแพทย์ ราชบุรี
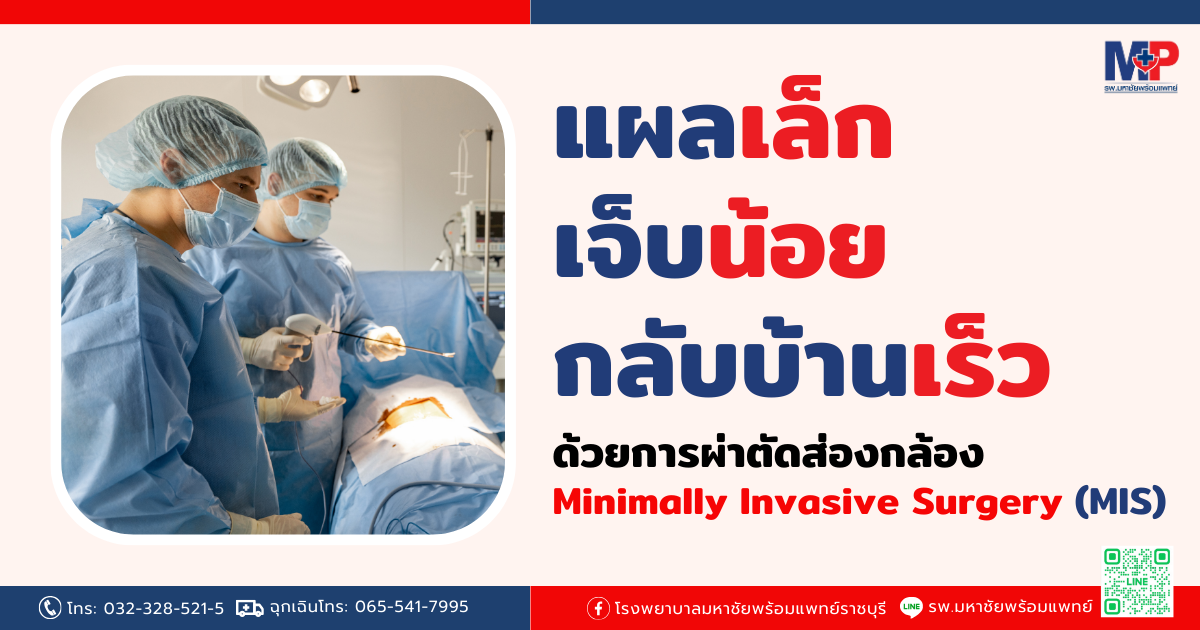
แผลเล็ก เจ็บน้อย กลับบ้านเร็ว ด้วยการผ่าตัดส่องกล้อง หรือ Minimally Invasive Surgery (MIS)
การผ่าตัดส่องกล้อง หรือ Minimally Invasive Surgery (MIS) คืออะไร ผ่าตัดแบบส่องกล้อง เป็นการผ่าตัดโดยการเจาะผ่านช่องท้องและสอดอุปกรณ์ผ่าตัด มีกล้องขนาดเล็กเข้าไปเพื่อบันทึกภาพและส่งมายังจอรับซึ่งทำหน้าที่แทนตาของศัลยแพทย์ รวมไปถึงใส่อุปกรณ์แทนมือของศัลยแพทย์ หรือแขนกลของหุ่นยนต์ มีข้อดีคือ แพทย์มองเห็นรายละเอียดของตำแหน่งที่ต้องการผ่าตัดได้ชัดเจนด้วยกำลังขยายของกล้อง ทำให้ผ่าตัดได้ตรงจุดจึงลดการกระทบต่ออวัยวะอื่นๆ ทำให้การผ่าตัดสะดวกขึ้นไม่จำเป็นต้องเปิดแผลยาว เจ็บปวดหลังผ่าตัดน้อยกว่า เสียเลือดน้อยกว่า ฟื้นตัวใช้เวลาน้อยกว่า แต่มีข้อด้อยกว่าการผ่าตัดแบบเปิดหน้าท้องคือระยะเวลาผ่าตัดนานกว่า ค่าใช้จ่ายในการผ่าตัดสูงกว่า เนื่องจากต้องใช้อุปกรณ์พิเศษ ต้องอาศัยความชำนาญของทีมแพทย์ ทีมพยาบาลผู้ช่วยผ่าตัด ใครบ้างเหมาะกับการผ่าตัดแบบส่องกล้อง (MIS) ผู้ป่วยส่วนใหญ่สามารถได้รับการผ่าตัดแบบส่องกล้อง ซึ่งเป็นตัวเลือกแรกที่ได้รับความนิยม แต่มีข้อจำกัด เช่น ถ้าเป็นโรคมะเร็งลำไส้ที่มีขนาดใหญ่หรือมีการลุกลามติดอวัยวะข้างเคียงมาก อาจไม่เหมาะในการผ่าตัดส่องกล้อง และไม่สามารถใช้วิธีนี้กับผู้ป่วยในบางราย เช่น ผู้ป่วยที่มีโรคปอดและหัวใจขั้นรุนแรง หรือผู้ที่เคยผ่าตัดและมีพังผืดในท้องมาก การผ่าตัดแบบส่องกล้อง เจ็บปวดหรือไม่ การผ่าตัดทั้งหมดทำให้มีความเจ็บปวด แต่อย่างไรก็ตาม เมื่อเปรียบเทียบการผ่าตัดแบบส่องกล้อง กับการผ่าตัดแบบเปิดหน้าท้อง ผู้ป่วยที่ได้รับการผ่าตัดแบบส่องกล้อง จะรู้สึกปวดทั้งในระยะสั้นและระยะยาวน้อยกว่ามาก เนื่องจากแผลที่ผ่าตัดมีขนาดเล็ก ระยะพักฟื้นนานแค่ไหน? แต่ละกรณีแตกต่างกัน ตัวอย่างเช่น การผ่าตัดไส้ติ่งอักเสบ ผู้ป่วยจะใช้เวลาฟื้นตัวสั้นมากและไม่เจ็บปวด แต่ถ้าโรคมะเร็งลำไส้ก็จะใช้เวลานานกว่า แต่ในเกือบทุกกรณี ระยะพักฟื้นและความเจ็บปวดสำหรับการผ่าตัดส่องกล้องนั้นน้อยกว่ามากเมื่อเทียบกับการผ่าตัดแบบเปิดหน้าท้อง อัตราความสำเร็จและภาวะแทรกซ้อนเป็นอย่างไร เมื่อเทียบกับผ่าตัดแบบเปิดหน้าท้อง การผ่าตัดแบบส่องกล้องมีอัตราความสำเร็จสูงมากและมีความเสี่ยงต่ำที่จะเกิดภาวะแทรกซ้อน อัตราการครองเตียงน้อยกว่า ลดการเกิดภาวะแทรกซ้อน และโรคแทรกซ้อนต่างๆ จากการนอนบนเตียงนานๆ เช่น การมีหลอดเลือดอุดตันที่ขา การติดเชื้อในทางเดินหายใจ เป็นต้น ทำให้ไม่ต้องชะลอเวลาก่อนที่จะเริ่มการรักษาด้วยเคมีบำบัดหรือการฉายรังสี ลดการเกิดพังผืดในช่องท้องจากการผ่าตัดแบบเปิดหน้าท้อง ที่สำคัญอัตราการรอดชีพเทียบเท่ากับการผ่าตัดเปิดหน้าท้อง การผ่าตัดส่องกล้องที่ โรงพยาบาลมหาชัยพร้อมแพทย์ มีบริการดังนี้ ผ่าตัดไส้ติ่งอักเสบผ่านกล้อง ผ่าตัดไส้เลื่อนขาหนีบผ่านกล้อง ผ่าตัดไส้เลื่อนหน้าท้องผ่านกล้อง ผ่าตัดมะเร็งลำไส้ใหญ่ผ่านกล้อง ผ่าตัดถุงน้ำดีผ่านกล้อง